Áreas de Atuação
Fertilização In Vitro (FIV) / ICSI
Tire suas dúvidas
Fazemos questão de respondê-las
da melhor forma possível
Formulário de Contato
Introdução
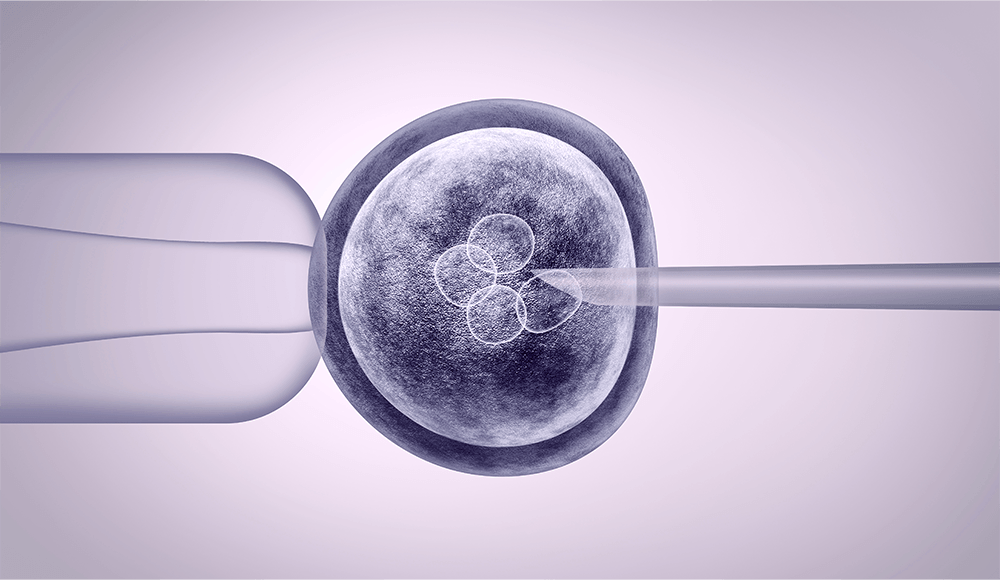
O que é Fertilização in Vitro?
O mais complexo e fascinante tratamento em Medicina Reprodutiva remonta ao ano de 1978, quando, na Inglaterra nasceu o primeiro bebê por esta técnica, Louise Brown. Foram relevantes e fundamentais os estudos exaustivos dos cientistas Robert Edwards e Patrick Steptoe, que tiveram 50 tentativas falhas antes de conseguir a primeira gestação pela fertilização in vitro, nos pais de Louise, que por nove anos tentavam engravidar, sem sucesso, em função de uma obstrução tubária.
De lá para cá, o procedimento tem passado por constantes aprimoramentos, e dele derivou-se técnicas mais refinadas, tais como a ICSI (injeção intracitoplasmática de espermatozóides), como abordaremos adiante.
Saiba mais
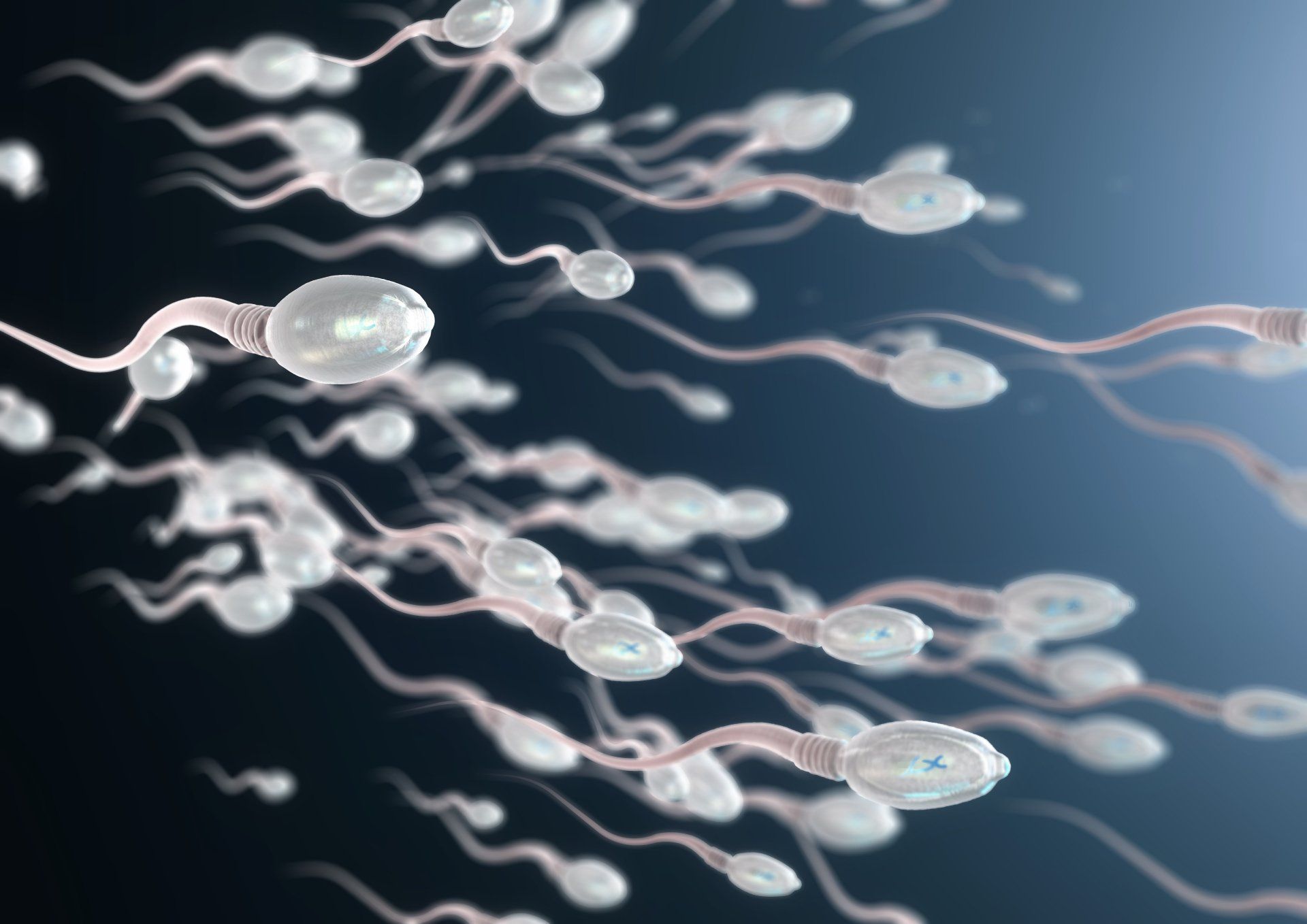
Qual é a diferença entre a ICSI e a FIV?
A ICSI é um aperfeiçoamento da FIV clássica. Foi inicialmente desenvolvida para driblar o insucesso da fertilização espontânea in vitro, observado nos casos de alterações seminais graves.
Através de um sistema óptico, agregado à micro manipuladores robóticos, os espermatozoides podem ser analisados com um aumento de 400 vezes, o que facilita a seleção morfológica dos mesmos. Os micromanipuladores, sob visão microscópica, manipulados por profissionais altamente capacitados, fixam o óvulo e nele injetam o espermatozoide selecionado, permitindo o que espontaneamente ele não poderia fazer por questões bioquímicas intrínsecas ao processo de fertilização.
Observou-se com esta técnica aumento robusto nas taxas de fertilização e de gestação, fato pelo qual, atualmente, a FIV clássica foi praticamente substituída pela ICSI. As demais fases (bloqueio, estimulação oocitária, captação de óvulos, transferência embrionária e suporte de fase lútea) são as mesmas seguidas na técnica clássica.
Procedimentos
Indicações
Quais são as indicações da Fertilização In Vitro?
- Alterações na saúde dos espermatozoides, como baixa concentração, alterações na morfologia, redução importante da motilidade;
- Homens sem espermatozoides (azoospérmicos) que podem necessitar de sêmen de doador;
- Homens vasectomizados ou com obstrução da saída dos espermatozoides por outras causas, como infecções, por exemplo;
- Mulheres com problemas nas trompas, como obstruções ou hidrossalpinges;
- Mulheres com laqueadura;
- Mulheres com acometimentos moderados a severos de Endometriose;
- Mulheres com baixa reserva ovariana ou com baixa qualidade de óvulos;
- Casais com histórico de doença genética na família, como por exemplo, distrofia muscular;
- Falhas em outros tratamentos anteriores (relações sexuais programadas ou inseminações intrauterinas).